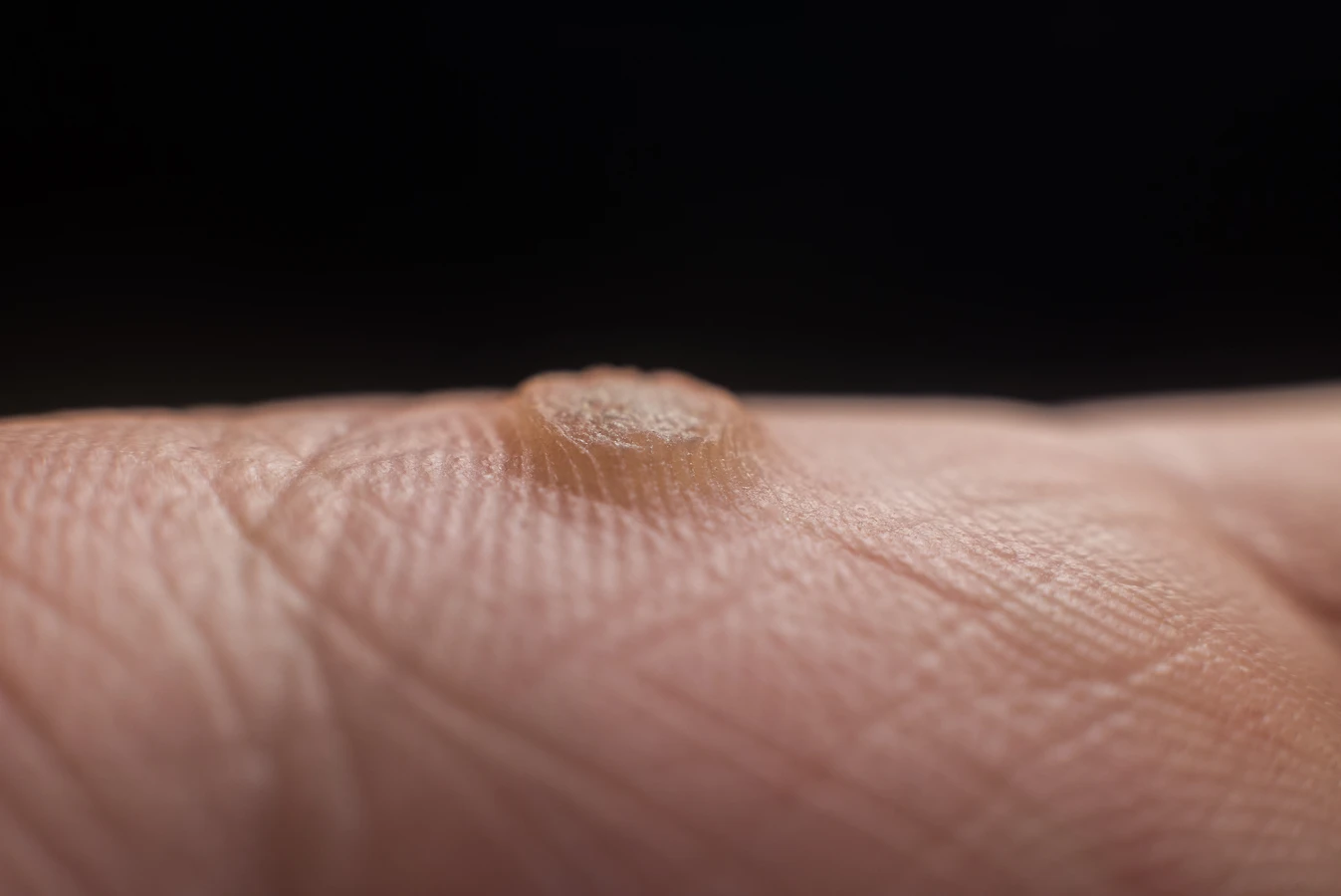
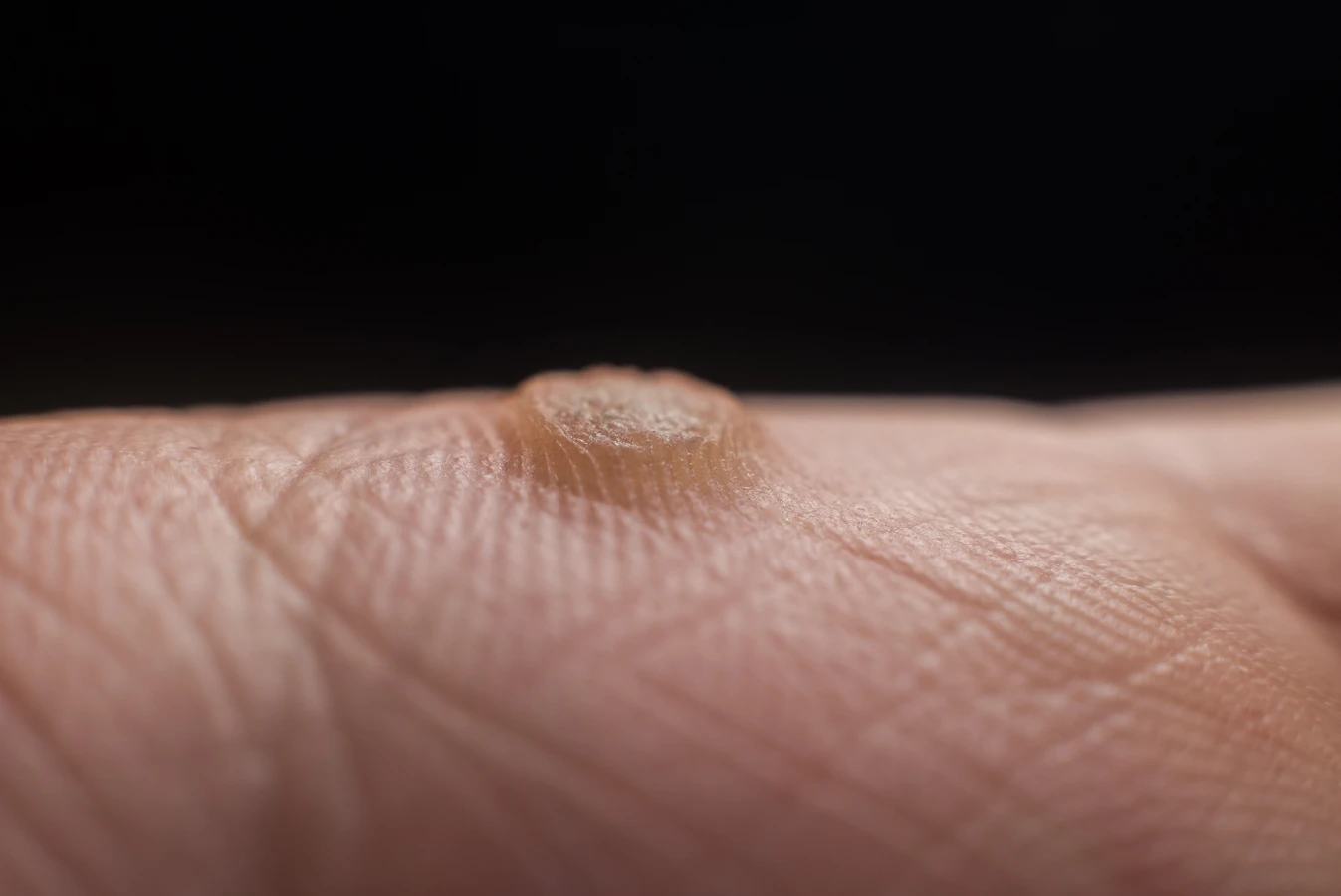
Kurzajki, zwane potocznie brodawkami, to częsty problem dotykający osoby w każdym wieku. Ich pojawienie się może być zaskoczeniem, a często towarzyszy im dyskomfort, a nawet ból. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Te niepozorne zmiany skórne mają swoje źródło w infekcji wirusowej, a dokładniej w wirusach brodawczaka ludzkiego, powszechnie znanych jako HPV. Wirus ten jest niezwykle rozpowszechniony i występuje w wielu odmianach, z których niektóre prowadzą do rozwoju kurzajek na różnych częściach ciała.
Infekcja HPV jest zazwyczaj nabywana poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami. Wirus przenika do naskórka przez drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania czy otarcia. Po wniknięciu do komórek skóry, wirus namnaża się, powodując ich nieprawidłowy rozrost, co manifestuje się jako charakterystyczne, nierówne narośla. Czas inkubacji od momentu zakażenia do pojawienia się widocznych kurzajek może być różny, od kilku tygodni do nawet kilku miesięcy, co dodatkowo utrudnia ustalenie dokładnego źródła infekcji.
Istotnym czynnikiem wpływającym na podatność na zakażenie HPV jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu w okresach wzmożonego stresu, są bardziej narażone na rozwój kurzajek i trudniej sobie z nimi radzą. Wirusy HPV mogą pozostawać w organizmie w stanie uśpienia przez długi czas, a reaktywować się w sprzyjających warunkach. Dlatego też, nawet jeśli kurzajka zniknie, istnieje ryzyko jej nawrotu lub pojawienia się nowych zmian w przyszłości.
Dlaczego kurzajki pojawiają się u dzieci i dorosłych inaczej
Kurzajki, choć wywoływane przez te same wirusy HPV, mogą manifestować się i zachowywać nieco inaczej w zależności od wieku pacjenta. U dzieci układ odpornościowy jest w fazie rozwoju i często reaguje silniej na infekcję wirusową, co może prowadzić do szybszego pojawienia się brodawek, ale także do spontanicznej ich eliminacji. Dzieci, ze względu na częstszy kontakt z rówieśnikami w przedszkolach i szkołach oraz większą skłonność do bawienia się na zewnątrz, są bardziej narażone na bezpośrednie zarażenie wirusem. Ich skóra, często delikatniejsza, może być też bardziej podatna na drobne urazy, przez które wirus łatwiej wnika.
Z drugiej strony, u dorosłych układ odpornościowy jest już w pełni ukształtowany, ale z czasem może wykazywać tendencję do osłabienia lub staje się mniej efektywny w walce z niektórymi szczepami wirusów. Może to oznaczać, że kurzajki u dorosłych rozwijają się wolniej, są bardziej oporne na leczenie i rzadziej ustępują samoistnie. Dodatkowo, dorośli często mają już za sobą kontakt z różnymi szczepami HPV, co może wpływać na rodzaj i umiejscowienie pojawiających się brodawek. Czynniki takie jak stres, dieta, brak snu czy choroby współistniejące mogą dodatkowo obniżać odporność, sprzyjając reaktywacji wirusa.
Różnice mogą dotyczyć także lokalizacji i rodzaju kurzajek. Dzieci częściej doświadczają brodawek na dłoniach i stopach, podczas gdy u dorosłych, zwłaszcza w przypadku brodawek przenoszonych drogą płciową (choć są to inne typy HPV niż te wywołujące typowe kurzajki), mogą pojawiać się zmiany w okolicach intymnych. Ważne jest, aby pamiętać, że niezależnie od wieku, każda nowa zmiana skórna powinna być oceniona przez lekarza, aby wykluczyć inne, poważniejsze schorzenia.
Gdzie najczęściej można zauważyć kurzajki i jak się przenoszą
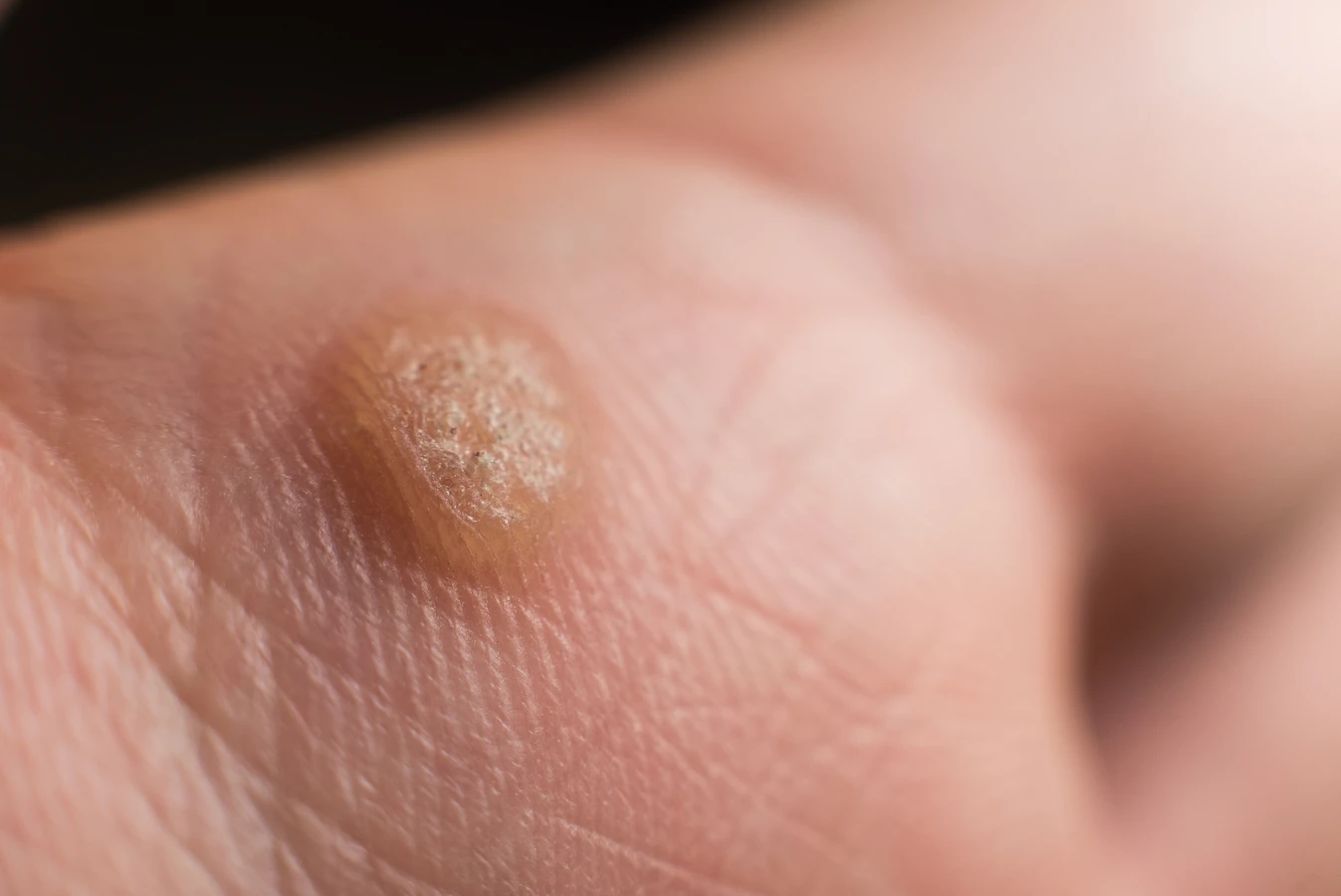
Stopy, zwłaszcza podeszwy, to kolejna bardzo częsta lokalizacja kurzajek, zwanych wówczas brodawkami podeszwowymi. Często przybierają one formę pojedynczych, twardych zmian lub skupisk (brodawki mozaikowe), które mogą być bolesne podczas chodzenia. Sprzyjają im wilgotne środowiska, takie jak baseny, sauny czy przebieralnie, gdzie można łatwo zetknąć się z wirusem na mokrej podłodze. Noszenie nieoddychającego obuwia również może sprzyjać powstawaniu brodawek podeszwowych.
Wirus HPV przenosi się głównie przez bezpośredni kontakt skóra do skóry z osobą zakażoną. Można się zarazić, dotykając czyjejś kurzajki lub miejsca, gdzie znajduje się wirus. Przenoszenie wirusa może również nastąpić pośrednio, poprzez kontakt z przedmiotami codziennego użytku, na których wirus przetrwał. Dotyczy to szczególnie miejsc publicznych o podwyższonej wilgotności i temperaturze, takich jak wspomniane już baseny, prysznice, siłownie, czy nawet wspólne ręczniki. Ważne jest, aby unikać obgryzania paznokci i skórek wokół nich, ponieważ drobne ranki ułatwiają wirusowi wniknięcie do organizmu.
Istnieje również możliwość samoinokulacji, czyli przenoszenia wirusa z jednego miejsca na ciele na inne. Na przykład, jeśli osoba z kurzajką na palcu dotknie swojej twarzy lub innego obszaru skóry, może tam dojść do powstania nowej zmiany. Dbanie o higienę osobistą, unikanie dzielenia się ręcznikami czy obuwiem oraz natychmiastowe opatrywanie wszelkich skaleczeń i zadrapań to kluczowe kroki w zapobieganiu rozprzestrzenianiu się wirusa HPV.
W jaki sposób wirus HPV wywołuje kurzajki na ciele człowieka
Podstawową przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Istnieje ponad 100 różnych typów tego wirusa, a te odpowiedzialne za brodawki skórne to zazwyczaj typy o niskim ryzyku onkogennym. Wirus HPV posiada specyficzną zdolność do atakowania komórek naskórka, czyli najbardziej zewnętrznej warstwy skóry. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus infekuje keratynocyty – podstawowe komórki budujące naskórek.
Po zainfekowaniu komórki, wirus HPV wykorzystuje jej mechanizmy do własnego namnażania. Co istotne, HPV ma tendencję do infekowania komórek znajdujących się w fazie podziału, które migrują w kierunku powierzchni skóry. Wirus nie przenika do głębszych warstw skóry ani do krwiobiegu, co sprawia, że infekcja jest zazwyczaj ograniczona do naskórka. W trakcie swojego cyklu życiowego, wirus indukuje nieprawidłowy wzrost i proliferację komórek naskórka, prowadząc do powstania charakterystycznych, wypukłych zmian, czyli kurzajek.
Proces ten nie jest natychmiastowy. Po zakażeniu następuje okres inkubacji, który może trwać od kilku tygodni do kilku miesięcy, zanim brodawka stanie się widoczna. W tym czasie wirus powoli namnaża się i wpływa na cykl życia komórek. Różne typy HPV mogą wywoływać różne rodzaje brodawek, w zależności od miejsca infekcji i specyficznych cech wirusa. Na przykład, niektóre typy HPV preferują skórę dłoni i stóp, podczas gdy inne mogą atakować skórę twarzy czy okolic intymnych. Zrozumienie tego mechanizmu jest kluczowe dla opracowania skutecznych metod leczenia i profilaktyki.
Co sprzyja rozwojowi kurzajek i jak można się przed nimi chronić
Istnieje kilka czynników, które mogą znacząco zwiększyć ryzyko rozwoju kurzajek. Osłabiony układ odpornościowy jest jednym z głównych winowajców. Osoby cierpiące na choroby autoimmunologiczne, takie jak łuszczyca czy reumatoidalne zapalenie stawów, przyjmujące leki immunosupresyjne po przeszczepach, czy też osoby zakażone wirusem HIV, są bardziej podatne na infekcje HPV i trudniej im pozbyć się brodawek. W okresach wzmożonego stresu, niedoboru snu lub nieodpowiedniej diety, nawet u osób zdrowych odporność może spaść, co zwiększa ryzyko aktywacji wirusa.
Wilgotne środowisko stanowi kolejny sprzyjający czynnik. Wirusy HPV doskonale rozwijają się w ciepłych i wilgotnych miejscach, takich jak baseny, sauny, szatnie czy wspólne prysznice. Noszenie nieprzewiewnego obuwia, zwłaszcza w ciepłe dni, również może sprzyjać powstawaniu brodawek na stopach, tworząc idealne warunki do rozwoju wirusa. Drobne skaleczenia, zadrapania i otarcia na skórze, które są częstsze u dzieci, ale także u dorosłych podczas aktywności fizycznej czy prac domowych, stanowią otwartą “bramę” dla wirusa.
Oto kilka praktycznych sposobów na ochronę przed kurzajkami:
- Utrzymuj dobrą higienę osobistą, regularnie myjąc ręce, zwłaszcza po kontakcie z miejscami publicznymi.
- Unikaj dotykania kurzajek u siebie lub innych osób. Jeśli masz kurzajkę, staraj się nie drapać ani nie drapać jej, aby zapobiec rozprzestrzenianiu się wirusa.
- Noś klapki lub sandały w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie.
- Dbaj o swoją odporność poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną.
- Chroń skórę przed uszkodzeniami, stosując środki ochronne podczas prac domowych lub ogrodniczych, a wszelkie skaleczenia i otarcia natychmiast dezynfekuj i opatruj.
- Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie.
Pamiętaj, że nawet przy zachowaniu wszelkich środków ostrożności, zakażenie wirusem HPV jest bardzo powszechne i czasami wystarczy jednorazowy kontakt, aby dojść do infekcji. Dlatego ważne jest, aby w przypadku pojawienia się kurzajek niezwłocznie skonsultować się z lekarzem, który dobierze odpowiednią metodę leczenia.
Kiedy należy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek jest niegroźnych i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli brodawka jest umiejscowiona w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych lub na twarzy, należy skonsultować się ze specjalistą. W tych lokalizacjach ryzyko powikłań, blizn lub rozprzestrzenienia się infekcji jest znacznie wyższe.
Kolejnym sygnałem alarmowym jest ból. Jeśli kurzajka jest bolesna przy dotyku, nacisku lub podczas chodzenia (szczególnie w przypadku brodawek podeszwowych), może to świadczyć o głębszym wrastaniu lub rozwoju stanu zapalnego. Lekarz będzie w stanie ocenić przyczynę bólu i zaproponować odpowiednie leczenie, które może być bardziej agresywne niż metody domowe.
Należy również zwrócić uwagę na wygląd brodawki. Jeśli kurzajka szybko się zmienia, rośnie, zmienia kolor, krwawi, swędzi lub ma nietypowy kształt, może to być sygnał ostrzegawczy. Chociaż większość brodawek skórnych jest łagodna, niektóre typy HPV mogą być związane z rozwojem nowotworów, dlatego ważne jest, aby wszelkie niepokojące zmiany zostały zdiagnozowane przez lekarza. Szczególnie osoby z osłabionym układem odpornościowym powinny być pod stałą kontrolą lekarską w przypadku pojawienia się brodawek.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub miesiącach, lub jeśli kurzajki nawracają pomimo stosowania różnych terapii, konieczna jest konsultacja lekarska. Lekarz może zaproponować silniejsze metody terapeutyczne, takie jak krioterapia, elektrokoagulacja, laseroterapia, czy przepisanie silniejszych preparatów chemicznych lub leków doustnych. Ważne jest, aby nie lekceważyć problemu i szukać profesjonalnej pomocy, zwłaszcza gdy kurzajki stają się uciążliwe lub budzą niepokój.
“`