Kurzajki, znane medycznie jako brodawki, są powszechnym problemem dermatologicznym, który dotyka ludzi w każdym wieku. Choć często postrzegane jako drobna niedogodność, ich pojawienie się może budzić niepokój i chęć zrozumienia ich genezy. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa, a dokładniej wirusy z rodziny ludzkiego wirusa brodawczaka, czyli HPV (Human Papillomavirus). Wirus ten atakuje komórki naskórka, prowadząc do ich niekontrolowanego rozrostu i charakterystycznego, grudkowego wyglądu kurzajki. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma predyspozycje do wywoływania brodawek w określonych lokalizacjach na ciele. Niektóre typy wirusa preferują skórę dłoni i stóp, podczas gdy inne mogą manifestować się na błonach śluzowych lub w okolicach narządów płciowych. Należy podkreślić, że kurzajki nie pojawiają się samoistnie – ich obecność jest bezpośrednim wynikiem kontaktu z wirusem HPV.
Mechanizm zakażenia jest relatywnie prosty, choć wymaga odpowiednich warunków. Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub poprzez pośrednie dotknięcie zakażonej powierzchni. Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, szatnie czy siłownie, stanowią idealne środowisko do przetrwania i rozprzestrzeniania się wirusa. Mikrourazy naskórka, nawet te niewidoczne gołym okiem, ułatwiają wirusowi wniknięcie do organizmu. Kiedy wirus dostanie się do komórek naskórka, zaczyna się namnażać, stymulując komórki do szybszego podziału. Efektem tego procesu jest powstanie widocznej zmiany skórnej – kurzajki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszej kurzajki, może być bardzo zmienny, od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie wskazać moment i źródło zakażenia.
Warto również zaznaczyć, że nie każdy kontakt z wirusem HPV skutkuje rozwojem kurzajek. Odporność organizmu odgrywa tutaj kluczową rolę. Osoby z silnym układem odpornościowym są w stanie skuteczniej zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Czynniki osłabiające odporność, takie jak przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, terapia immunosupresyjna czy HIV, mogą zwiększać podatność na zakażenie i rozwój brodawek. Czasami wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a kurzajki pojawiają się dopiero w momencie obniżenia odporności. Zrozumienie tych mechanizmów jest pierwszym krokiem do skutecznej profilaktyki i leczenia.
Jakie czynniki środowiskowe sprzyjają rozwojowi kurzajek na skórze
Środowisko, w którym przebywamy na co dzień, ma znaczący wpływ na nasze narażenie na wirusa HPV, a tym samym na ryzyko rozwoju kurzajek. Miejsca publiczne, charakteryzujące się dużą liczbą użytkowników i podwyższoną wilgotnością, stanowią główne ogniska zakażeń wirusem brodawczaka ludzkiego. Baseny kąpielowe, zarówno te otwarte, jak i kryte, są szczególnie sprzyjające dla wirusa ze względu na ciągłą obecność wody, która ułatwia jego rozprzestrzenianie się. Wilgotne środowisko sprawia, że wirus dłużej utrzymuje się na powierzchniach, takich jak podłogi, prysznice czy leżaki. Podobnie, szatnie i łazienki na siłowniach, w klubach sportowych czy szkołach są miejscami, gdzie kontakt z zakażonymi powierzchniami jest bardzo prawdopodobny. Spacerowanie boso po takich miejscach znacząco zwiększa ryzyko zakażenia.
Wilgoć nie tylko ułatwia przetrwanie wirusa, ale także wpływa na stan naszej skóry. Długotrwałe narażenie na wilgoć może prowadzić do maceracji naskórka, czyli jego zmiękczenia i osłabienia. Uszkodzona i rozmiękczona skóra staje się bardziej podatna na wnikanie wirusów, w tym HPV. Dlatego też osoby, które często mają kontakt z wodą, na przykład pracownicy basenów, ratownicy wodni, czy osoby wykonujące zawody wymagające długotrwałego noszenia rękawiczek, mogą być bardziej narażone na rozwój kurzajek. W takich sytuacjach kluczowe jest dbanie o higienę i odpowiednie nawilżenie skóry, a także stosowanie ochrony w postaci obuwia ochronnego.
Innym ważnym aspektem środowiskowym są miejsca pracy, które mogą sprzyjać rozprzestrzenianiu się wirusa. Dotyczy to szczególnie zawodów, gdzie występuje częsty kontakt z potencjalnie zakażonymi powierzchniami lub gdzie pracownicy dzielą wspólne przestrzenie. Na przykład, pracownicy służby zdrowia, fizjoterapeuci, czy pracownicy salonów kosmetycznych i fryzjerskich mogą być narażeni na kontakt z wirusem od klientów. W takich zawodach niezwykle ważne jest przestrzeganie rygorystycznych zasad higieny i dezynfekcji. Nawet codzienne czynności, jak korzystanie z transportu publicznego, dotykanie poręczy czy uchwytów, mogą stanowić potencjalne źródło zakażenia, jeśli ktoś wcześniej miał kontakt z wirusem.
Rola układu odpornościowego w reakcji na wirusa wywołującego kurzajki
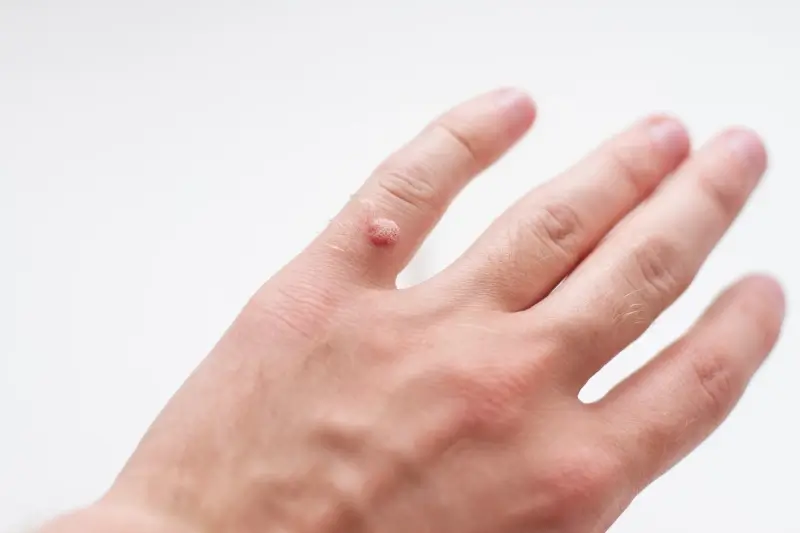
Jednakże, skuteczność tej obrony może być różna u poszczególnych osób, a także może ulegać zmianom w zależności od ogólnego stanu zdrowia. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, wiek (zarówno bardzo młody wiek, jak i podeszły wiek wiążą się z pewnym osłabieniem odporności) czy przyjmowanie leków immunosupresyjnych (stosowanych np. po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych) mogą osłabić zdolność organizmu do zwalczania infekcji wirusowych. W takich sytuacjach, nawet jeśli wirus HPV wniknie do organizmu, układ odpornościowy może nie być w stanie go skutecznie wyeliminować, co sprzyja jego namnażaniu i rozwojowi kurzajek. Czasami wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a brodawki pojawiają się dopiero w momencie, gdy odporność zostanie obniżona.
Warto również wspomnieć o zjawisku nawrotów kurzajek. Nawet po skutecznym usunięciu brodawek, istnieje ryzyko ich ponownego pojawienia się. Wynika to z faktu, że wirus HPV może pozostawać w organizmie w formie utajonej, nawet po ustąpieniu widocznych zmian. Osłabienie odporności w przyszłości może ponownie aktywować wirusa, prowadząc do powstania nowych kurzajek. Dlatego też, oprócz metod leczenia, kluczowe jest dbanie o ogólną kondycję organizmu i wspieranie układu odpornościowego poprzez zdrowy tryb życia, odpowiednią dietę i unikanie czynników stresogennych. Wzmocnienie odporności jest nie tylko pomocne w walce z istniejącymi kurzajkami, ale także stanowi najlepszą profilaktykę przed nowymi infekcjami.
Główne drogi przenoszenia wirusa HPV odpowiedzialnego za kurzajki
Wirus ludzkiego wirusa brodawczaka (HPV) jest główną przyczyną powstawania kurzajek, a jego przenoszenie odbywa się przede wszystkim przez bezpośredni kontakt skóra do skóry. Kiedy osoba zakażona ma kurzajki, wirus obecny na powierzchni jej skóry może łatwo przenieść się na skórę innej osoby podczas dotyku. Dotyczy to zarówno kontaktu bezpośredniego, na przykład podania ręki, jak i pośredniego, poprzez dotknięcie przedmiotów lub powierzchni, na których wirus mógł się znajdować. Miejsca publiczne, takie jak wspomniane wcześniej baseny, sauny, szatnie, a także wspólne łazienki, prysznice czy siłownie, są idealnym środowiskiem dla wirusa, ponieważ wilgotne i ciepłe warunki sprzyjają jego przetrwaniu.
Jedną z częstszych dróg przenoszenia jest dotykanie kurzajki, a następnie dotykanie innych części własnego ciała. W ten sposób można doprowadzić do auto-infekcji, czyli rozprzestrzenienia się wirusa na inne obszary skóry. Na przykład, dotknięcie kurzajki na dłoni, a następnie pocieranie oka, może prowadzić do powstania brodawki w okolicy oka. Podobnie, zadrapanie kurzajki i dotknięcie innym miejscem na skórze może spowodować powstanie kolejnych zmian w nowym miejscu. Ta cecha kurzajek jest szczególnie uciążliwa i wymaga szczególnej ostrożności podczas wszelkich prób samodzielnego usuwania zmian, aby nie pogorszyć sytuacji.
- Bezpośredni kontakt skóra do skóry: Jest to najczęstsza droga przenoszenia. Dotyczy to sytuacji, gdy dochodzi do kontaktu z zakażoną skórą innej osoby.
- Kontakt pośredni: Wirus może przetrwać na powierzchniach, takich jak podłogi w miejscach publicznych, ręczniki, obuwie czy narzędzia używane do manicure i pedicure. Dotknięcie takiej powierzchni, a następnie własnej skóry, może prowadzić do zakażenia.
- Auto-infekcja: Dotyczy przenoszenia wirusa z jednej części własnego ciała na inną. Drapanie lub dotykanie istniejącej kurzajki, a następnie dotykanie innej części skóry, może spowodować powstanie nowych zmian.
- Urazy skóry: Nawet niewielkie skaleczenia, otarcia czy pęknięcia skóry ułatwiają wirusowi wniknięcie do organizmu.
- Wilgotne środowisko: Wirus HPV lepiej przetrwa i namnaża się w wilgotnych warunkach, dlatego miejsca takie jak baseny, sauny czy łazienki są szczególnie ryzykowne.
Warto również wspomnieć o możliwości przenoszenia wirusa w rodzinie. Dzieci, które często bawią się razem i mają bliski kontakt fizyczny, mogą łatwo przenosić między sobą wirusa HPV. Rodzice mogą również zarazić się od swoich dzieci. Dlatego też, jeśli w rodzinie pojawi się kurzajka, należy zachować szczególną ostrożność i dbać o higienę, aby zapobiec dalszemu rozprzestrzenianiu się infekcji. W przypadku osób dorosłych, szczególne ryzyko przeniesienia wirusa występuje w miejscach takich jak siłownie, baseny czy gabinety kosmetyczne, gdzie kontakt z potencjalnie zakażonymi powierzchniami jest częstszy.
Wpływ uszkodzeń skóry na powstawanie brodawek wirusowych
Integralność bariery skórnej odgrywa kluczową rolę w ochronie organizmu przed patogenami, w tym przed wirusem HPV. Skóra, jako zewnętrzna warstwa ochronna, stanowi fizyczną przeszkodę, która utrudnia wniknięcie wirusom do głębszych warstw naskórka i skóry właściwej. Kiedy bariera ta zostaje naruszona, na przykład w wyniku drobnych skaleczeń, otarć, pęknięć czy zadrapań, otwiera się “furtka” dla wirusa. Nawet uszkodzenia niewidoczne gołym okiem, takie jak mikrourazy powstałe podczas golenia czy depilacji, mogą stanowić potencjalne miejsce wniknięcia dla wirusa HPV.
Szczególnie narażone na uszkodzenia skóry są miejsca, które są często eksponowane na czynniki zewnętrzne lub są poddawane mechanicznym naciskom. Dłonie, stopy, a także obszary skóry poddawane częstemu tarciu, na przykład od niewygodnego obuwia, są bardziej podatne na powstawanie mikrourazów. Wirus HPV, który jest obecny w środowisku, może łatwo wykorzystać takie osłabione punkty do zainfekowania komórek naskórka. Po wniknięciu do komórki, wirus zaczyna się namnażać, powodując nieprawidłowy wzrost i podział komórek, co ostatecznie manifestuje się jako widoczna brodawka, czyli kurzajka.
- Drobne skaleczenia i otarcia: Codzienne czynności, jak krojenie warzyw, majsterkowanie czy uprawianie sportu, mogą prowadzić do drobnych uszkodzeń skóry, które ułatwiają wnikanie wirusa.
- Pęknięcia skóry: Szczególnie na piętach i palcach stóp, suche i spierzchnięte pęknięcia stają się łatwym celem dla wirusa.
- Urazy mechaniczne: Nadmierne tarcie, na przykład od ciasnych butów, może powodować podrażnienia i mikrourazy skóry, zwiększając ryzyko infekcji.
- Nadmierna wilgoć: Długotrwałe narażenie na wilgoć, na przykład podczas pływania lub w wyniku pocenia się, może prowadzić do maceracji skóry, czyniąc ją bardziej podatną na uszkodzenia i infekcje.
- Choroby skóry: Schorzenia takie jak egzema czy łuszczyca, które prowadzą do uszkodzenia bariery skórnej, mogą zwiększać podatność na rozwój kurzajek.
Dlatego też, dbanie o stan skóry i jej ochronę jest ważnym elementem profilaktyki przeciwko kurzajkom. Unikanie nadmiernego wysuszania skóry, stosowanie odpowiednich kremów nawilżających, a także ostrożność podczas wykonywania czynności, które mogą prowadzić do uszkodzeń naskórka, mogą znacząco zmniejszyć ryzyko zakażenia wirusem HPV. Warto również pamiętać o regularnym nawilżaniu stóp i dłoni, zwłaszcza w okresie zimowym, kiedy skóra jest bardziej narażona na pękanie.
Czy kurzajki są zakaźne i jak można się zarazić?
Kurzajki, będące manifestacją infekcji wirusem HPV, są zdecydowanie zakaźne. Oznacza to, że można się nimi zarazić od innej osoby, a także przenieść wirusa na inne części własnego ciała. Kluczowym mechanizmem przenoszenia jest bezpośredni kontakt ze skórą osoby zakażonej, która ma widoczne zmiany skórne w postaci brodawek. Wirus obecny na powierzchni kurzajki jest łatwo przenoszalny, dlatego każda forma kontaktu fizycznego, która obejmuje dotyk, może prowadzić do zakażenia. Podanie ręki osobie z kurzajkami na dłoniach, a następnie dotknięcie własnej skóry, stanowi jedną z najczęstszych dróg transmisji wirusa.
Jednakże, zakaźność kurzajek nie ogranicza się jedynie do bezpośredniego kontaktu międzyludzkiego. Wirus HPV jest również w stanie przetrwać na powierzchniach i przedmiotach, z którymi kontaktuje się osoba zakażona. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, siłownie, szatnie czy wspólne prysznice, są szczególnie sprzyjającym środowiskiem dla wirusa. Chodzenie boso po takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ stopa ma bezpośredni kontakt z potencjalnie zanieczyszczonymi powierzchniami. Wirus może znajdować się na podłogach, matach, ręcznikach, a nawet na sprzęcie sportowym.
- Bezpośredni kontakt: Dotykanie kurzajek na skórze innej osoby, podanie ręki, czy inne formy kontaktu fizycznego.
- Kontakt pośredni: Dotykanie przedmiotów lub powierzchni, na których znajduje się wirus, na przykład poręczy, uchwytów, ręczników, obuwia, mat na siłowni, podłóg w miejscach publicznych.
- Auto-infekcja: Przenoszenie wirusa z istniejącej kurzajki na inne części własnego ciała poprzez drapanie lub dotykanie.
- Narzędzia: Niewłaściwie wysterylizowane narzędzia używane do pedicure, manicure, czy nawet do usuwania kurzajek, mogą stanowić źródło zakażenia.
- Wilgotne środowisko: Wirus HPV lepiej przetrwa w wilgotnych warunkach, co sprawia, że miejsca takie jak baseny, sauny i łaźnie są bardziej ryzykowne.
Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do rozwoju kurzajek. Odporność organizmu odgrywa kluczową rolę. Osoby z silnym układem odpornościowym mogą zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednakże, osoby z osłabioną odpornością, dzieci, a także osoby z drobnymi uszkodzeniami skóry są bardziej podatne na zakażenie. Zrozumienie dróg przenoszenia jest kluczowe dla skutecznej profilaktyki, która obejmuje unikanie kontaktu z zakażonymi powierzchniami, dbanie o higienę osobistą oraz wzmacnianie odporności organizmu.
Różne typy kurzajek i ich specyficzne przyczyny powstawania
Kurzajki, choć wszystkie wywoływane są przez wirusy z rodziny HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Ta różnorodność wynika ze specyfiki poszczególnych typów wirusa HPV, które mają predyspozycje do atakowania określonych obszarów skóry i wywoływania charakterystycznych zmian. Zrozumienie tych różnic jest pomocne w diagnostyce i wyborze odpowiedniej metody leczenia. Najczęściej spotykane typy kurzajek to brodawki zwykłe, brodawki płaskie, brodawki stóp, brodawki dłoni, brodawki nitkowate oraz brodawki płciowe, choć te ostatnie są zazwyczaj traktowane jako odrębna kategoria ze względu na specyfikę przenoszenia i leczenia.
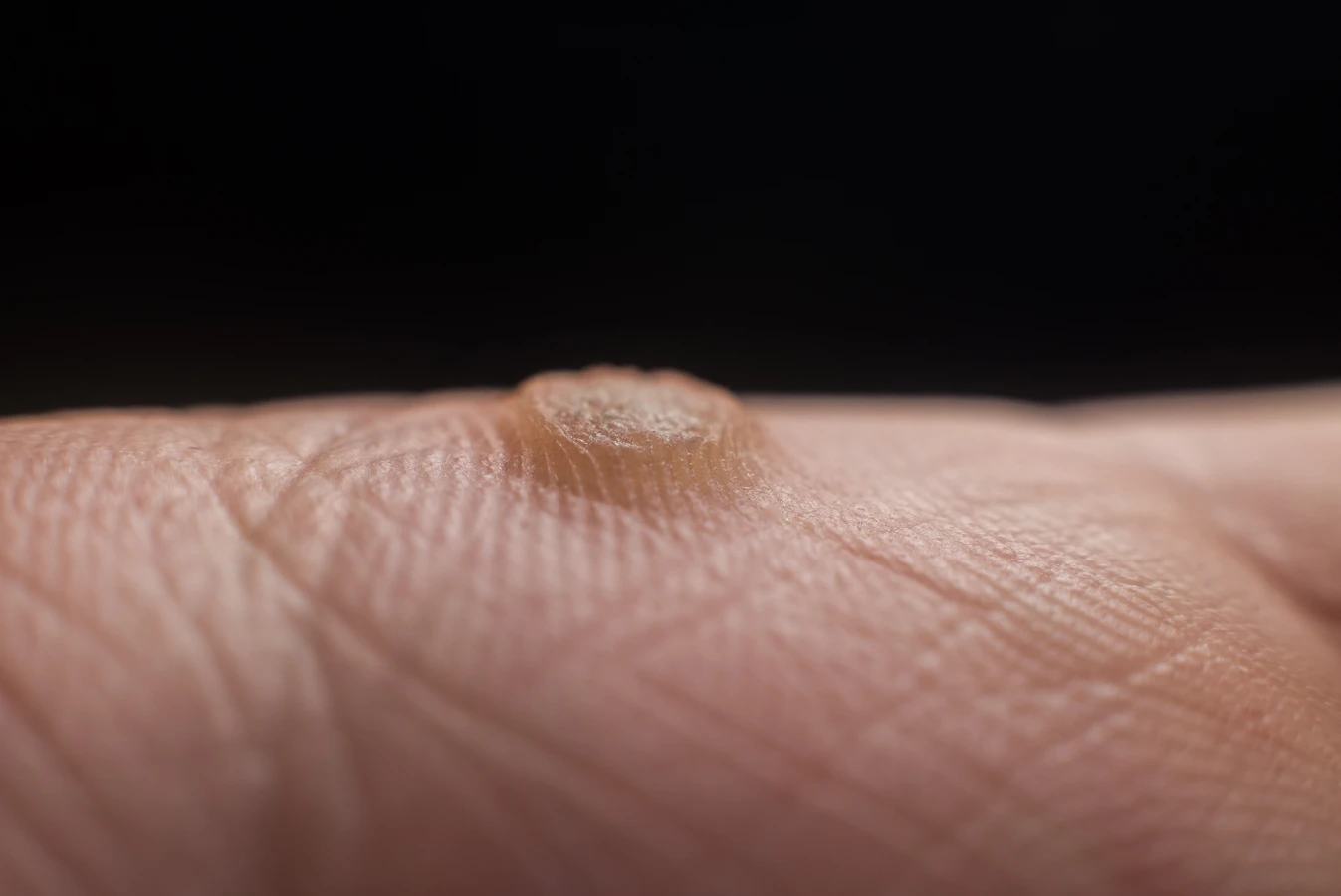
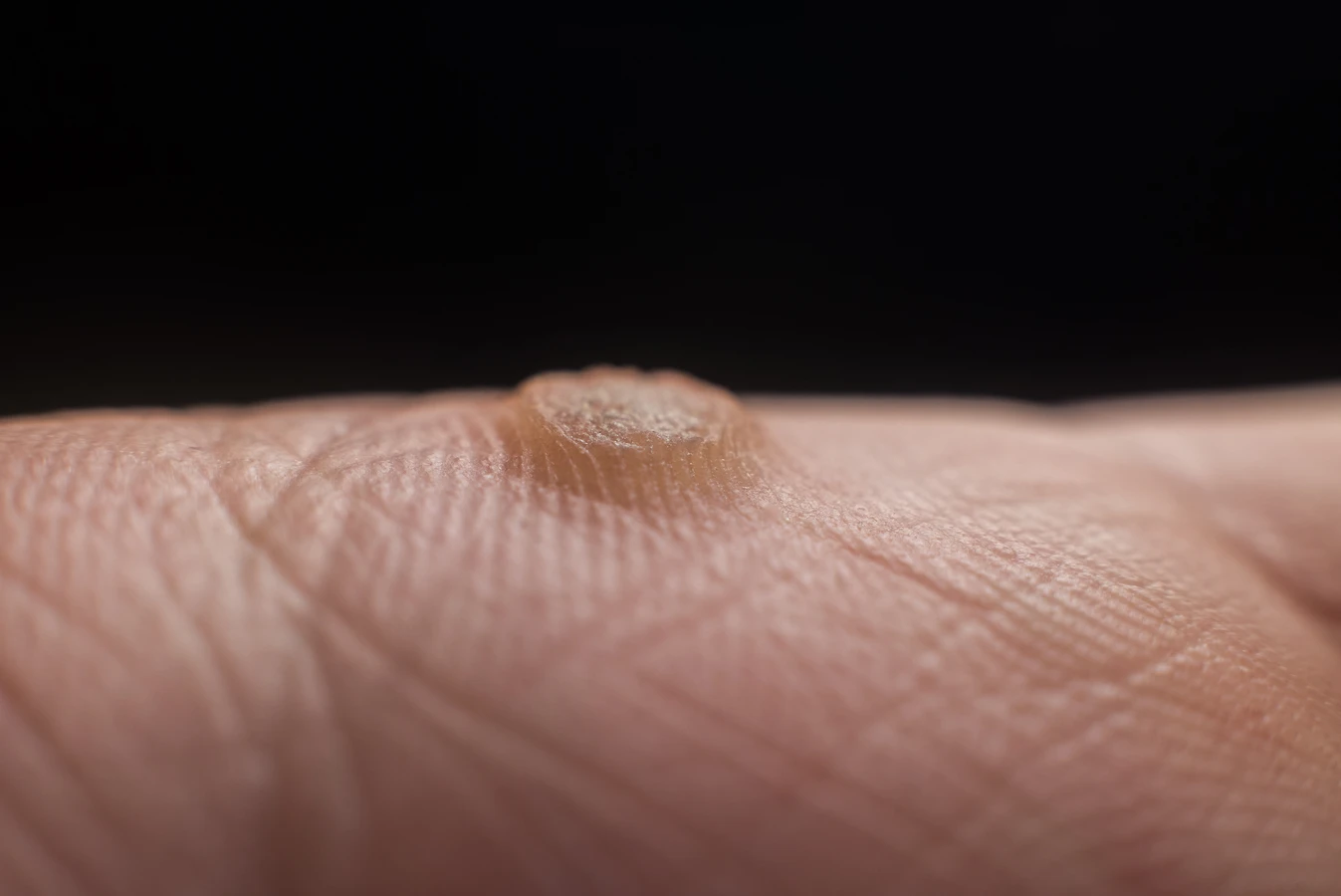
Brodawki zwykłe, znane również jako kurzajki, najczęściej pojawiają się na palcach dłoni, wokół paznokci, a także na łokciach i kolanach. Mają one zazwyczaj chropowatą, twardą powierzchnię i mogą być pojedyncze lub występować w skupiskach. Są wywoływane przez typy HPV takie jak HPV-1, HPV-2 i HPV-4. Brodawki płaskie, z kolei, często pojawiają się na twarzy, rękach i nogach. Mają gładką, płaską powierzchnię i mogą być lekko wypukłe, zazwyczaj mają jasnobrązowy kolor. Najczęściej są wywoływane przez typy HPV-3 i HPV-10. Ich płaska forma sprawia, że bywają mylone z innymi zmianami skórnymi.
- Brodawki zwykłe (verruca vulgaris): Najczęściej występują na palcach, dłoniach i kolanach. Mają chropowatą, twardą powierzchnię, często z widocznymi czarnymi kropkami (zakrzepłe naczynia krwionośne). Wywoływane głównie przez HPV typu 2 i 4.
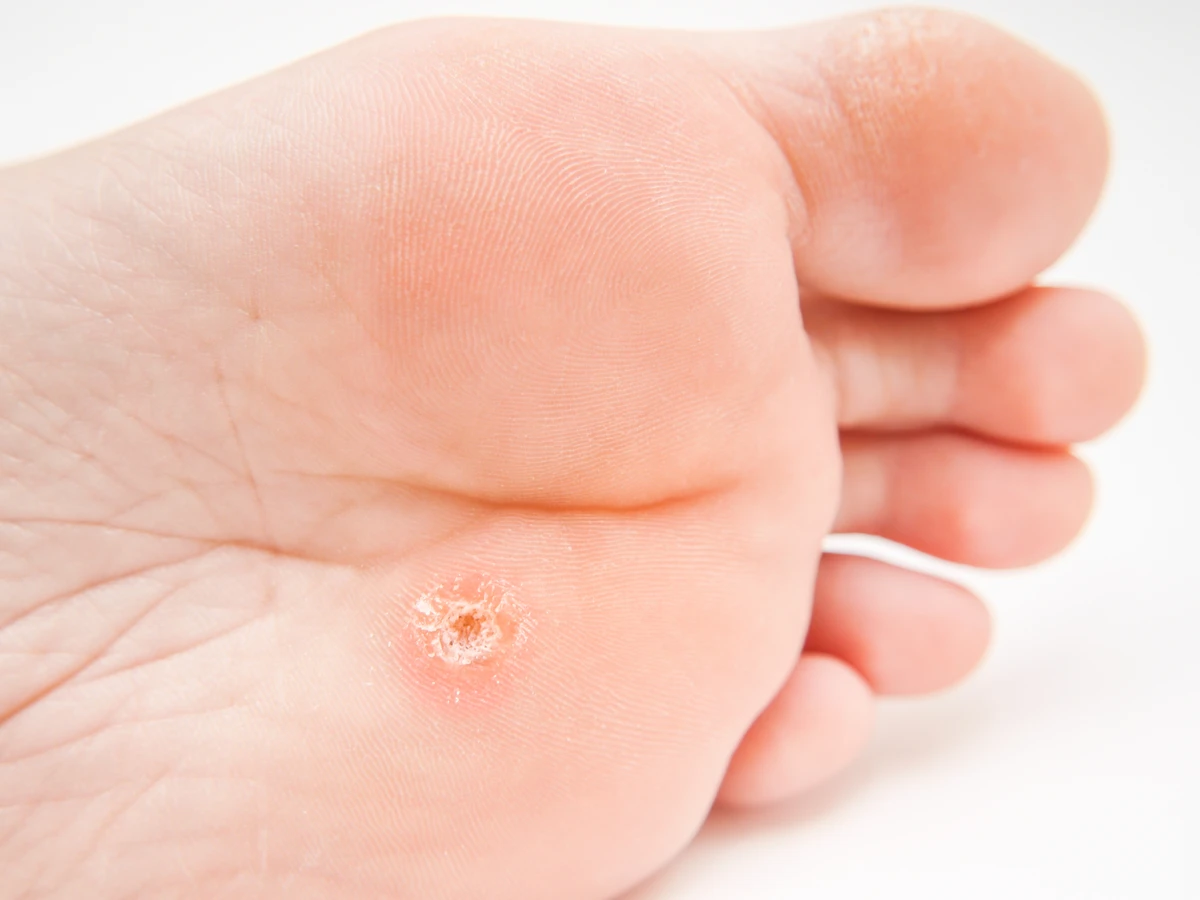
- Brodawki stóp (verruca plantaris): Pojawiają się na podeszwach stóp, często w miejscach ucisku. Mogą być bolesne i utrudniać chodzenie. Często mają tendencję do wrastania w głąb skóry. Wywoływane głównie przez HPV typu 1.
- Brodawki dłoni (verruca palmaris): Podobne do brodawek stóp, ale lokalizują się na dłoniach. Mogą być trudne do odróżnienia od odcisków. Wywoływane przez te same typy HPV co brodawki zwykłe.
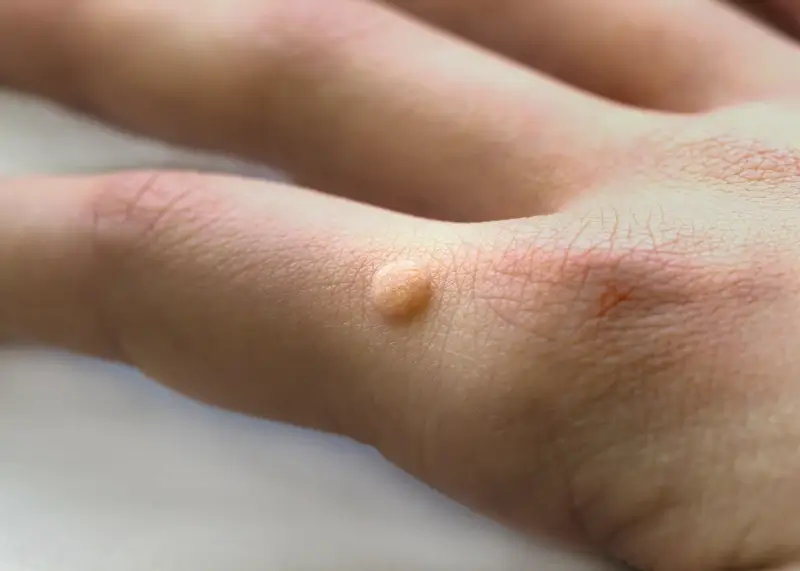
- Brodawki płaskie (verruca plana): Często występują na twarzy, grzbietach dłoni i nogach. Mają gładką, płaską powierzchnię, mogą być lekko wypukłe i przybierać kolor skóry lub być lekko brązowawe. Wywoływane głównie przez HPV typu 3 i 10.
- Brodawki nitkowate (verruca filiformis): Mają wydłużony, nitkowaty kształt i najczęściej pojawiają się na szyi, powiekach lub pod pachami. Wywoływane przez specyficzne typy HPV, np. HPV-2.
Brodawki stóp, zwane również kurzajkami podeszwowymi, są szczególnie uciążliwe ze względu na lokalizację i ból, jaki mogą powodować podczas chodzenia. Wirus HPV wnika do skóry stóp w miejscach, gdzie skóra jest najcieńsza lub uszkodzona, a nacisk podczas chodzenia sprzyja wrastaniu brodawki w głąb tkanki. Brodawki nitkowate, ze względu na swój wygląd i lokalizację, mogą być często mylone z innymi zmianami skórnymi, takimi jak kurzajki czy brodawki łojotokowe. Ważne jest, aby pamiętać, że wszystkie te zmiany, niezależnie od ich formy i lokalizacji, są wywoływane przez wirusa i mają potencjał do przenoszenia się na inne osoby lub inne części ciała.
Czynniki ryzyka sprzyjające rozwojowi kurzajek u dzieci
Dzieci, ze względu na swój rozwijający się układ odpornościowy i większą skłonność do eksploracji otoczenia, są szczególnie narażone na zakażenie wirusem HPV i rozwój kurzajek. Jednym z głównych czynników ryzyka jest ich naturalna ciekawość i brak świadomości zagrożeń, co prowadzi do częstszego kontaktu z potencjalnie zakażonymi powierzchniami. Dzieci często bawią się na podłogach w miejscach publicznych, nie noszą obuwia ochronnego w szatniach czy na basenach, a także mają tendencję do obgryzania paznokci lub wkładania rąk do ust, co ułatwia wirusowi wniknięcie do organizmu.
Układ odpornościowy u dzieci jest w fazie rozwoju, co oznacza, że może nie być jeszcze w pełni zdolny do skutecznego zwalczania wszystkich wirusów. Wirus HPV, który atakuje komórki naskórka, może łatwiej namnażać się w organizmie dziecka, prowadząc do powstania kurzajek. Dodatkowo, dzieci często doświadczają drobnych urazów skóry, na przykład podczas zabawy na placu zabaw, upadków czy zadrapań. Te mikrourazy stanowią “wejście” dla wirusa, umożliwiając mu zainfekowanie komórek naskórka. Kiedy dziecko ma kurzajki, często nie zdaje sobie sprawy z ich zakaźności i może nieświadomie przenosić wirusa na inne części własnego ciała lub na inne dzieci.
- Niedojrzały układ odpornościowy: Układ odpornościowy dziecka jest wciąż w fazie rozwoju i może być mniej skuteczny w walce z wirusami.
- Częsty kontakt z innymi dziećmi: W przedszkolach, szkołach i na placach zabaw dzieci mają bliski kontakt fizyczny, co ułatwia przenoszenie wirusa.
- Brak świadomości higieny: Dzieci często nie przestrzegają zasad higieny osobistej, co zwiększa ryzyko kontaktu z wirusem.
- Uszkodzenia skóry: Dzieci są bardziej narażone na drobne urazy skóry, które stanowią otwartą drogę dla wirusa.
- Korzystanie z miejsc publicznych: Baseny, sauny, szatnie, plaże to miejsca, gdzie wirus HPV jest powszechnie obecny.
- Obgryzanie paznokci: Ta nieświadoma czynność może prowadzić do przeniesienia wirusa z dłoni na błony śluzowe jamy ustnej.
Kluczowe dla rodziców jest edukowanie dzieci na temat higieny osobistej i unikania kontaktu z kurzajkami. Należy zachęcać dzieci do częstego mycia rąk, unikania drapania zmian skórnych oraz do noszenia obuwia ochronnego w miejscach publicznych. W przypadku pojawienia się kurzajek, ważne jest skonsultowanie się z lekarzem pediatrą lub dermatologiem, aby dobrać odpowiednią metodę leczenia i zapobiec dalszemu rozprzestrzenianiu się infekcji. Szybka reakcja i odpowiednia pielęgnacja mogą pomóc w uniknięciu powikłań i zapewnić komfort dziecku.
Czy kurzajki są związane z innymi chorobami wirusowymi organizmu
Kurzajki, wywoływane przez ludzkiego wirusa brodawczaka (HPV), mogą stanowić pewien wskaźnik ogólnego stanu zdrowia i funkcjonowania układu odpornościowego. Chociaż same w sobie są zazwyczaj łagodnymi zmianami skórnymi, ich obecność, nawracanie lub nietypowy przebieg mogą czasami sugerować współistnienie innych problemów zdrowotnych. Jest to szczególnie istotne w przypadku osób z obniżoną odpornością, u których wirus HPV może mieć bardziej agresywny przebieg i prowadzić do rozwoju brodawek o nietypowej budowie lub lokalizacji. W takich sytuacjach kurzajki mogą być jednym z wielu objawów szerszej choroby.
Osoby zakażone wirusem HIV, które mają znacznie osłabiony układ odpornościowy, są szczególnie podatne na rozwój rozległych, nawracających i trudnych do leczenia kurzajek. Wirus HPV może w takich przypadkach wywoływać brodawki o nietypowej budowie, które przypominają kłykciny kończyste (brodawki płciowe), nawet jeśli lokalizują się na skórze ciała. Podobnie, osoby poddawane terapii immunosupresyjnej, na przykład po przeszczepach organów lub w leczeniu chorób autoimmunologicznych, również są bardziej narażone na rozwój brodawek. W tych przypadkach kurzajki nie są związane z inną chorobą wirusową, ale są bezpośrednim skutkiem osłabionej zdolności organizmu do walki z infekcjami.
- Osłabienie układu odpornościowego: Choroby takie jak HIV/AIDS, białaczka, czy niektóre choroby autoimmunologiczne znacząco obniżają zdolność organizmu do walki z wirusami, w tym z HPV.
- Terapie immunosupresyjne: Leki przyjmowane po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych hamują działanie układu odpornościowego, co zwiększa podatność na infekcje wirusowe.
- Cukrzyca: Osoby z cukrzycą, zwłaszcza źle kontrolowaną, mogą mieć osłabioną odporność, co zwiększa ryzyko rozwoju infekcji skórnych, w tym kurzajek.
- Przewlekły stres: Długotrwały stres może wpływać negatywnie na funkcjonowanie układu odpornościowego, czyniąc organizm bardziej podatnym na infekcje.
- Niedobory żywieniowe: Brak niektórych witamin i minerałów może osłabiać odporność, co sprzyja rozwojowi kurzajek.
Ważne jest, aby pamiętać, że obecność kurzajek sama w sobie nie świadczy o poważnej chorobie. Jednak w przypadkach nietypowych, rozległych lub nawracających zmian, warto skonsultować się z lekarzem, aby wykluczyć ewentualne współistniejące schorzenia, które mogłyby wpływać na przebieg infekcji wirusem HPV. Wczesne wykrycie i leczenie potencjalnych problemów zdrowotnych może znacząco wpłynąć na ogólny stan zdrowia i skuteczność terapii kurzajek. Dbanie o ogólną kondycję organizmu i silny układ odpornościowy jest najlepszą profilaktyką.
“`